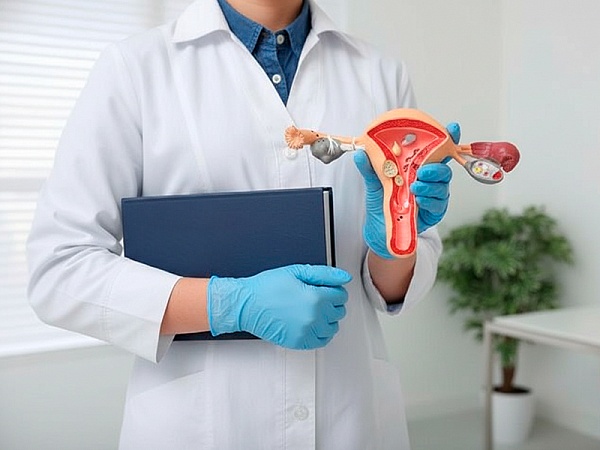
Что такое дисплазия шейки матки?
Дисплазия шейки матки — это изменение строения клеток слизистой оболочки шейки матки, которое еще не является раком, но требует наблюдения или лечения. В медицине это состояние называют цервикальной интраэпителиальной неоплазией (CIN или ЦИН).
Дисплазия развивается из клеток многослойного плоского эпителия, который покрывает наружную, влагалищную часть шейки матки. При этом клетки меняются и становятся атипичными. Они отличаются от нормальных по структуре, но остаются в пределах эпителия и не обладают свойствами инвазивного рака.
Дисплазия — поверхностный и обратимый процесс. В отличие от инвазивного рака, при котором клетки распространяются глубже, здесь поражен только поверхностный, эпителиальный слой. При своевременной диагностике и лечении структура тканей может восстановиться.
Это не рак, а предраковое состояние
Дисплазия шейки матки — это не рак, а состояние с потенциальным риском злокачественного перерождения. Большинство женщин с дисплазией не сталкиваются с раком шейки матки, если вовремя проходят обследование и получают лечение при наличии показаний.
Переход дисплазии в инвазивный рак, как правило, занимает годы — в среднем от 3 до 10 лет. Поэтому при регулярном наблюдении обычно есть время, чтобы выявить изменения и начать лечение.
Прогноз при дисплазии чаще всего благоприятный, если не пропускать плановые осмотры и выполнять рекомендации врача.
Еще одно изменение шейки матки, которое часто путают с дисплазией, — это эктопия.
Чем дисплазия отличается от эктопии?
Эктопия и дисплазия — разные состояния: при эктопии обычно меняется расположение клеток, а при дисплазии нарушается их строение. Эктопия сама по себе не «переходит» в дисплазию, но на ее фоне врач может обнаружить диспластические изменения, поэтому важно не ставить диагноз только по внешнему виду шейки матки.
Обычно дисплазия не затрагивает всю шейку матки, а занимает определенную область, чаще в зоне трансформации, где один тип клеток эпителия, цилиндрический, переходит в другой — многослойный плоский. Этот участок особенно чувствителен к гормональным и внешним воздействиям.
Эктопия шейки матки тоже может появляться в зоне трансформации. При обычном гинекологическом осмотре она может выглядеть как пятно красного цвета неправильной формы. Дисплазия шейки матки не имеет специфического «узнаваемого» внешнего вида, но также может выглядеть как зона покраснения.
Важно различать эти процессы:
- эктопия — в большинстве случаев участок смещения цилиндрического эпителия; часто это физиологическая особенность, а истинное повреждение встречается реже;
- дисплазия — патологическое изменение структуры и качества клеток, которое требует наблюдения или лечения.
Подходы к лечению эктопии и дисплазии разные, потому что различаются причины и механизмы развития этих состояний. Подробнее об эктопии шейки матки и ее отличиях от дисплазии можно прочитать в статье.
Причины развития дисплазии: ключевая роль ВПЧ
Основная причина дисплазии шейки матки — длительное присутствие в организме вирусов папилломы человека (ВПЧ) высокого онкогенного риска. Такие типы вируса чаще других связаны с предраковыми изменениями и злокачественными опухолями шейки матки.
В 95–99% случаев изменения клеток связаны с персистенцией ВПЧ, то есть устойчивым, многомесячным или многолетним присутствием вируса в клетках эпителия.
Сам по себе ВПЧ — одна из самых распространенных вирусных инфекций, передающихся половым путем. Но дисплазию вызывает не сам факт заражения, а ситуация, когда иммунная система не устраняет вирус в течение 1–2 лет. Если иммунитет справляется, вирус исчезает. Если нет, вирус может активироваться, а клетки шейки матки — повреждаться.
Факторы, способствующие активации вируса и развитию дисплазии:
- курение;
- снижение иммунитета;
- хронические инфекции;
- раннее начало половой жизни;
- частая смена половых партнеров или отсутствие барьерной защиты;
- дефицит витаминов.
Определить наличие и тип вируса можно с помощью анализа на ДНК ВПЧ.
Какие типы ВПЧ наиболее опасны?
Наиболее опасными считаются 16-й и 18-й типы ВПЧ. Их относят к высокоонкогенным: они связаны примерно с 70% случаев тяжелой дисплазии и рака шейки матки.
Кроме 16-го и 18-го типов, существуют и другие высокоонкогенные типы ВПЧ: 31, 33, 45, 52, 58 и другие. Они встречаются реже, но тоже требуют наблюдения.
Есть и низкоонкогенные типы ВПЧ, например 6-й и 11-й. Они чаще вызывают остроконечные кондиломы на половых органах и редко связаны с тяжелой дисплазией и раком шейки матки. Анализ на ДНК ВПЧ позволяет определить, с каким типом вируса вы столкнулись.
Обнаружение ДНК вируса не означает, что заболевание обязательно разовьется. Это сигнал к наблюдению за состоянием шейки матки и, при необходимости, к лечению.
Факторы риска, ускоряющие развитие болезни
Даже при наличии высокоонкогенного ВПЧ дисплазия развивается не у всех. Риск повышают дополнительные факторы, которые могут мешать иммунной системе контролировать вирус.
К таким факторам относятся:
-
курение увеличивает риск прогрессирования примерно в 2–4 раза;
-
иммунодефицитные состояния, включая ВИЧ и прием иммуносупрессивных препаратов;
-
частая смена половых партнеров или отсутствие барьерной защиты;
-
хламидиоз и другие инфекции, передающиеся половым путем;
-
дефицит витаминов, особенно фолиевой кислоты, витаминов A и C.
Коррекция этих факторов помогает поддержать иммунитет и уменьшить риск прогрессирования изменений в клетках.
Если дисплазия развивается, она обычно не имеет специфических симптомов и часто протекает скрыто.
Приемы
Оперативные вмешательства
Симптомы дисплазии шейки матки
В 9 из 10 случаев дисплазия шейки матки не имеет выраженных клинических проявлений. Выявить ее помогают лабораторная диагностика — ПАП-тест и ВПЧ-тест, аппаратное исследование — расширенная кольпоскопия, а подтвердить диагноз позволяет биопсия.
Женщина может чувствовать себя здоровой, хотя изменения в клетках уже происходят. Поэтому ориентироваться только на самочувствие при дисплазии нельзя.
Редко, на поздних стадиях или при сопутствующих инфекциях, могут появляться:
-
кровянистые выделения после полового акта, введения тампона или гинекологического осмотра;
-
необычные выделения — водянистые, желтоватые, с неприятным запахом;
-
тянущие боли внизу живота.
Пытаться определить дисплазию по ощущениям бесполезно. Для своевременного выявления изменений важно регулярно посещать гинеколога, даже если ничего не болит.
Почему заболевание чаще всего протекает незаметно?
Дисплазия обычно не вызывает боли, потому что изменения происходят на клеточном уровне в поверхностном слое эпителия. Этот слой практически не содержит болевых рецепторов: они есть в более глубоких тканях шейки матки — в строме, мышцах и связках.
Единственный надежный способ вовремя выявить бессимптомную дисплазию — профилактический осмотр и скрининговые тесты. Консультация гинеколога помогает определить, какие обследования нужны именно вам.
Если боль все же появилась, это может быть связано с другими состояниями: инфекцией, воспалением, повреждением тканей или более серьезной патологией.
Так как оценить тяжесть дисплазии по самочувствию нельзя, врачи опираются на результаты анализов и используют специальные классификации.
Степени дисплазии: CIN 1, 2 и 3
Степени дисплазии CIN 1, CIN 2 и CIN 3 показывают, насколько глубоко измененные клетки занимают толщу эпителия шейки матки. Чем выше степень, тем больше объем поражения и выше риск прогрессирования.
Одна из распространенных классификаций дисплазии — CIN. Аббревиатура расшифровывается как Cervical Intraepithelial Neoplasia — цервикальная интраэпителиальная неоплазия. Это другое название дисплазии, которое подчеркивает, что изменения находятся интраэпителиальной, то есть в пределах поверхностного слоя слизистой, без прорастания в глубину тканей.
Нарастание тяжести дисплазии от CIN 1 к CIN 2 и CIN 3 можно представить как постепенное распространение измененных клеток по толщине эпителия: при легкой степени изменения занимают меньшую часть слоя, при тяжелой — почти всю его толщину.
Еще одна классификация, которую используют врачи, называется Bethesda. В ней LSIL соответствует легким изменениям, примерно CIN 1, а HSIL — более выраженным, то есть CIN 2 и CIN 3.
Определение степени дисплазии помогает врачу оценить риск и выбрать тактику: наблюдение или лечение.
CIN 1 (LSIL) — легкая степень
CIN 1 — это начальные изменения, при которых поражена примерно треть толщины эпителия. В большинстве случаев это состояние не представляет высокой опасности и может пройти самостоятельно.
У 50–60% женщин, особенно в молодом возрасте, происходит регрессия — обратное развитие изменений после устранения ВПЧ иммунной системой. Поэтому часто выбирается наблюдательная тактика: регулярные осмотры и контроль анализов без немедленного вмешательства.
CIN 2 (HSIL) — умеренная степень
CIN 2 означает, что измененные клетки занимают от одной трети до двух третей толщины эпителия. Это более выраженные изменения, при которых вероятность самостоятельного восстановления ниже, чем при CIN 1.
Вероятность регрессии составляет около 30%, при этом риск прогрессирования выше, чем при легкой дисплазии. Поэтому в большинстве случаев врач рекомендует активную тактику — лечение с учетом возраста, результатов анализов и индивидуальных факторов.
CIN 3 (HSIL) — тяжелая степень и неинвазивный рак
CIN 3 — это тяжелая степень дисплазии, при которой поражено более двух третей толщины эпителия. Это состояние также называют раком in situ (Carcinoma in situ, CIS), или неинвазивным раком.
Формулировки «тяжелая степень дисплазии» и «неинвазивный рак» могут вызывать тревогу. Важно понимать: при CIN 3 клетки имеют признаки злокачественных, но остаются в пределах эпителия и не прорастают базальную мембрану. Это принципиальное отличие от инвазивного рака.
Без лечения риск перехода CIN 3 в инвазивную форму считается высоким, поэтому вмешательство в этом случае обязательно. Лечение позволяет предотвратить дальнейшее развитие заболевания.
Подтвердить дисплазию и определить ее степень помогает комплексная диагностика.

Комплексная диагностика — как выявляют дисплазию?
Диагностика дисплазии проходит поэтапно: сначала выполняют ПАП-тест и ВПЧ-тест, затем при необходимости проводят кольпоскопию и биопсию. Такой комплекс помогает подтвердить диагноз и определить степень изменений.
Сначала проводится скрининг: ПАП-тест, или цитологический мазок, помогает выявить атипичные клетки, а ВПЧ-тест — вирус, связанный с дисплазией. При отклонениях в этих тестах гинеколог проводит расширенную кольпоскопию: осматривает шейку матки под увеличением после обработки специальными растворами. Если определяется подозрительный участок, выполняется прицельная биопсия: врач забирает небольшой фрагмент ткани для анализа под микроскопом, то есть гистологии.
Окончательный диагноз дисплазии и ее степень устанавливают только по результатам гистологического исследования образца ткани, взятого во время биопсии. Интерпретировать результаты должен врач.
ПАП-тест и ВПЧ-тестирование — первый шаг
ПАП-тест определяет измененные клетки, а ВПЧ-тест выявляет вирус, который может быть связан с этими изменениями. По современному стандарту диагностики эти тесты часто рекомендуют сдавать вместе — это называется ко-тестированием.
Суть ПАП-теста заключается в том, что гинеколог забирает мазок с шейки матки, чтобы исследовать клетки эпителия под микроскопом.
При ВПЧ-тесте врач также берет мазок, а затем лаборатория определяет ДНК вируса папилломы человека и выявляет типы вируса высокого онкогенного риска.
Современным и более точным считается ко-тестирование, когда два теста проводятся за один визит. Взятый материал помещают в жидкий консервирующий раствор, а затем из одного образца выполняют и цитологию, и ВПЧ-тест.
Дальнейшая тактика зависит от результатов. Если выявлен ВПЧ высокого онкогенного риска, но ПАП-тест в норме, пациентке обычно требуется наблюдение с повторным контролем. Если одновременно определяется и вирус, и измененные клетки, вероятность дисплазии выше, поэтому проводится дообследование.
ВПЧ-тест и ПАП-тест — это не «разовый анализ», а регулярный скрининг с длинным интервалом. При нормальных результатах повторять ко-тестирование рекомендуется каждые 3–5 лет, отдельно ПАП-тест выполняется каждые 3 года.
Заключение по результатам этих исследований делает врач-цитолог, после чего гинеколог использует его вместе с другими данными, чтобы поставить точный диагноз.
Расшифровка ПАП-теста: что значат ASC-US, LSIL, HSIL
Результат ПАП-теста описывают по системе Bethesda. Основные термины помогают понять, есть ли атипичные клетки и насколько выражены изменения.
-
NILM — норма, атипичных клеток нет; следующий мазок выполняется планово.
-
ASC-US — клетки с неясными изменениями; требуется ВПЧ-тест, а дальнейшая тактика зависит от его результата.
-
LSIL — легкая дисплазия, примерно соответствует CIN 1; обычно нужна кольпоскопия.
-
HSIL — умеренная или тяжелая дисплазия, соответствует CIN 2–3; требуется кольпоскопия и часто биопсия.
Любое цитологическое заключение требует интерпретации лечащим врачом. Не ставьте себе диагноз самостоятельно.
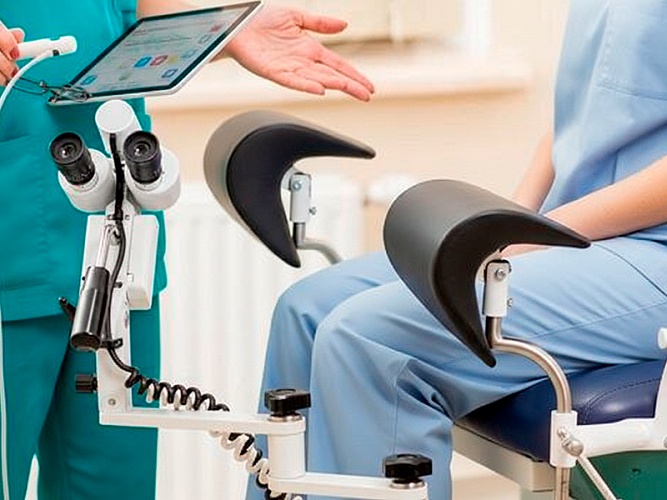
Кольпоскопия и биопсия — «золотой стандарт» подтверждения диагноза
Если есть подозрение на дисплазию, врач проводит кольпоскопию. Чтобы точно подтвердить диагноз, при наличии показаний выполняется прицельная биопсия.
Кольпоскопия — это осмотр шейки матки под увеличением. Врач вводит гинекологическое зеркало и подносит кольпоскоп ко входу во влагалище. Затем шейку матки обрабатывают специальными растворами:
-
при нанесении 3% раствора уксусной кислоты измененные клетки становятся белыми, это называют ацетобелым эпителием;
-
после нанесения раствора йода, или пробы Шиллера, здоровые ткани темнеют, а измененные остаются светлыми.
Если врач находит подозрительный участок, берется биопсия. Обычно процедура проводится амбулаторно, часто под местной анестезией. После нее в течение 1–3 дней могут появляться незначительные мажущие выделения, что считается ожидаемой реакцией.
Пройти визуальную диагностику помогает кольпоскопия шейки матки. Биопсию выполняют по результатам этого исследования, если есть показания.
Методы лечения дисплазии шейки матки
Лечение дисплазии зависит от степени тяжести: при CIN 1 часто возможно наблюдение, а при CIN 2–3 применяются щадящие хирургические методы, например радиоволновая конизация. Конкретную тактику врач выбирает по результатам обследования.
Дисплазия не всегда требует хирургического вмешательства. При CIN 1 чаще выбирают выжидательную тактику на 6–12 месяцев, потому что изменения могут исчезнуть самостоятельно.
При CIN 2–3 в большинстве случаев требуется хирургическое лечение, так как риск прогрессирования выше. Обычно применяются малые операции, которые проводятся амбулаторно и направлены на удаление измененных тканей с сохранением здоровых участков и репродуктивной функции.
Дополнительно, если есть сопутствующие состояния — воспаление, инфекция, снижение иммунитета, — врач может назначить медикаментозное лечение.
Метод лечения подбирают с учетом степени дисплазии, возраста, состояния здоровья и планов на беременность.
Наблюдение или лечение? Тактика в зависимости от степени CIN
Тактика зависит от степени CIN, возраста пациентки, длительности изменений и результатов обследования. Чем выше степень дисплазии и чем дольше она сохраняется, тем чаще требуется активное лечение.
Обычно подход выглядит так:
-
CIN 1, особенно до 25 лет, — наблюдение;
-
CIN 1 более 1–2 лет — рассматривается лечение;
-
CIN 2–3 — обычно показано активное лечение.
При CIN 2 у молодых женщин до 25–30 лет иногда допускают наблюдение в течение 6 месяцев, но только при строгом контроле. Однако стандартная тактика чаще предполагает активное лечение с применением щадящих органосохраняющих методик.
Щадящие органосохраняющие методики: конизация и петлевая эксцизия
Основные современные методы удаления участков дисплазии — радиоволновая конизация и петлевая эксцизия. Оба способа относятся к органосохраняющим и направлены на удаление измененных тканей при минимальном повреждении здоровых участков.
Радиоволновая конизация, например на аппарате «Сургитрон», предполагает иссечение радионожом конусовидного участка шейки матки с измененными тканями. Достоинства метода — точность, минимальное повреждение здоровых тканей и возможность отправить удаленный материал на гистологию.
Петлевая эксцизия — это удаление патологического участка ткани тонкой электрической петлей. К плюсам метода относятся возможность получить материал для гистологического исследования, контроль глубины удаления и одновременная коагуляция сосудов, что помогает снизить кровоточивость. Особенность метода — при воздействии электрической петли края образца могут изменяться, и в отдельных случаях это учитывают при гистологической оценке.
Какой метод подходит в конкретном случае, решает врач. Радиоволновая конизация шейки матки часто используется при выраженной дисплазии CIN 2–3, потому что позволяет удалить измененный участок и получить материал для гистологии.
Важность гистологического исследования после удаления
Гистологическое исследование удаленной ткани — ключевой этап после хирургического лечения дисплазии. Оно помогает подтвердить диагноз и оценить, полностью ли удален участок с измененными клетками.
Для этого врач оценивает «чистоту» краев удаленной ткани. Также гистология помогает исключить более глубокие изменения, включая инвазивный рак.
По результатам гистологии врач определяет, нужно ли дальнейшее лечение или достаточно наблюдения.
Прогноз и жизнь после лечения
Прогноз после успешного лечения дисплазии в целом благоприятный: у большинства женщин заболевание не возвращается. Современные методы лечения обычно позволяют сохранить возможность беременности и родов.
Лечение устраняет патологический очаг, но не всегда полностью удаляет ВПЧ из организма. Риск рецидива сохраняется на уровне 5–10%, потому что вирус может длительно оставаться в организме в неактивном состоянии.
Чтобы снизить риск возвращения дисплазии, важно регулярно наблюдаться у гинеколога и контролировать состояние шейки матки.
Влияние на беременность и роды
После конизации, петлевой эксцизии (более щадящий, чем конизация, метод хирургического лечения, применяется у нерожавших молодых пациенток с невысокой степенью CIN) и других органосохраняющих операций по поводу дисплазии большинство женщин могут забеременеть, выносить беременность и родить. При этом после лечения может потребоваться более внимательное наблюдение.
Вмешательство по поводу дисплазии не лишает возможности вынашивания, но требует контроля состояния шейки матки. В редких случаях развивается истмико-цервикальная недостаточность, которая может повышать риск преждевременных родов. Это состояние наблюдает и контролирует врач во время беременности.
После беременности и родов меняются гормональный фон и работа иммунной системы, что может влиять на риск возвращения дисплазии. Вакцинация от ВПЧ помогает снизить часть этих рисков.
Профилактика: вакцинация от ВПЧ
Вакцинация от ВПЧ помогает снизить риск заражения опасными типами вируса и уменьшить вероятность повторного развития дисплазии после лечения. Она может быть полезна как до заражения ВПЧ, так и после лечения дисплазии для защиты от других типов вируса.
Прививка помогает сформировать иммунитет против наиболее значимых типов ВПЧ. Вопрос о вакцинации лучше обсудить с врачом, чтобы учесть возраст, результаты анализов и уже перенесенные заболевания.
Вопросы и ответы
Источники
-
Министерство здравоохранения Российской Федерации. Клинические рекомендации: Патология шейки матки. Минздрав РФ, 2023.
-
Зотова И. А., Грачева Н. Г., Бокова Н. А. Отдаленные результаты цитокинотерапии у беременных с дисплазией шейки матки. КиберЛенинка, 2021.
-
Мартынова Т. Ю., Черных И. В. Совершенствование методов хирургического лечения патологии шейки матки. КиберЛенинка, 2022.
С радостью на них ответим!
Спартаковский пер., д. 2, стр. 12
Пн. — Вс. с 8:00 до 21:00
КТ / МРТ - круглосуточно, без выходных
Травмпункт - круглосуточно, без выходных
Вс. с 9:00 до 20:00
Сб. с 8:00 до 21:00
Вс. с 9:00 до 20:00
Вс. с 9:00 до 21:00