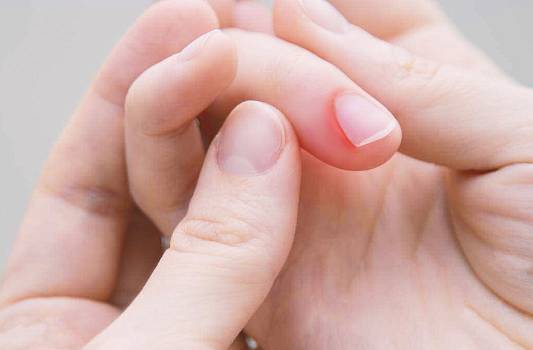
Патологический процесс затрагивает мягкие ткани, окружающие ноготь, и при отсутствии лечения может привести к гнойным осложнениям.
Паронихия встречается у людей любого возраста, но чаще диагностируется у лиц репродуктивного возраста, особенно после травм или микротравм пальцев. В зависимости от течения выделяют острую и хроническую формы. Острая паронихия развивается стремительно, сопровождается выраженной болью и покраснением. Хроническая форма протекает менее агрессивно, но склонна к рецидивам.
Паронихия ногтя на руке или ноге требует своевременной диагностики и правильного лечения. В запущенных случаях воспалительный процесс может распространиться на ногтевую пластину, вызвав подногтевой абсцесс или даже костное поражение.
Причины заболевания
Основная причина паронихии — проникновение патогенных микроорганизмов в ткани околоногтевого валика.
Среди возбудителей преобладают:
-
Бактерии (чаще всего Staphylococcus aureus, Streptococcus pyogenes).
-
Грибы (Candida spp., дерматофиты).
Провоцирующими факторами выступают:
-
Микротравмы (заусенцы, порезы при маникюре, занозы).
-
Хроническая мацерация кожи (частый контакт с водой, химическими веществами).
-
Вросший ноготь, повреждающий боковые валики.
-
Нарушения кровообращения (при сахарном диабете, иммунодефицитах).
Классификация
-
Острая паронихия – возникает внезапно, сопровождается резкой болью, отеком, покраснением. В 80% случаев имеет бактериальную природу.
-
Хроническая паронихия – развивается постепенно, характерна для людей с постоянным травмированием ногтевых валиков (маникюр, работа во влажной среде). Часто связана с грибковой инфекцией.
-
Кандидозная паронихия – вызвана дрожжевыми грибами, отличается умеренным воспалением, шелушением кожи.
- Гнойная форма – сопровождается абсцессом, требует хирургического вмешательства.
Факторы риска
-
Неправильный уход за ногтями (агрессивное обрезание кутикулы).
-
Профессиональные вредности (уборщики, повара, медицинские работники).
-
Снижение иммунитета.
-
Грибковые поражения кожи.

Симптомы
- Покраснение и припухлость околоногтевого валика.
- Боль, усиливающаяся при надавливании.
- Отечность, иногда с выделением гноя.
- Изменение формы ногтя при хроническом течении.
Диагностика паронихии
Диагностика паронихии требует комплексного подхода для точного определения формы заболевания и выбора адекватной тактики лечения.
Процесс начинается с тщательного клинического осмотра и при необходимости дополняется лабораторными исследованиями.
Клинический осмотр
При первичном обращении врач оценивает характерные признаки воспаления: гиперемию, отечность, наличие гнойного отделяемого и болезненность в области ногтевого валика.
Особое внимание уделяется определению границ воспалительного процесса и выявлению возможных осложнений.
Дифференциальная диагностика проводится с такими состояниями как панариций, грибковое поражение ногтей (онихомикоз) и контактный дерматит.
Лабораторные исследования
Для уточнения этиологии заболевания могут быть назначены:
-
Микроскопическое исследование отделяемого с окраской по Граму
-
Бактериологический посев для идентификации возбудителя
-
ПЦР-диагностика при подозрении на атипичных возбудителей
Микологическое исследование при хронических формах
Инструментальные методы
В сложных диагностических случаях применяются:
-
Дерматоскопия для детализации изменений в области ногтевого валика
-
Ультразвуковое исследование мягких тканей при глубоких формах поражения
-
Рентгенография при подозрении на костные осложнения
Дифференциальная диагностика
Важно различать паронихию с другими патологиями околоногтевой области:
-
Онихомикоз (характерны изменения ногтевой пластины)
-
Псориаз (наличие псориатической триады)
-
Аллергический контактный дерматит (связь с воздействием аллергена)
-
Герпетическая инфекция (везикулярные высыпания)
Современные диагностические алгоритмы позволяют точно определить форму паронихии (острую, хроническую, кандидозную) и подобрать оптимальную схему лечения. Своевременная и точная диагностика паронихии особенно важна при рецидивирующих формах заболевания и у пациентов с иммуносупрессией.
Лечение паронихии
Лечение паронихии зависит от формы заболевания, степени воспаления и наличия осложнений. Терапия направлена на устранение инфекции, купирование воспалительного процесса и предотвращение рецидивов.
Консервативное лечение
При начальных стадиях (без гнойного процесса) применяются следующие методы:
-
Антисептическая обработка – пораженную область обрабатывают растворами, подавляющими рост бактерий и грибов. Эффективны теплые ванночки с добавлением противомикробных средств.
-
Противовоспалительная терапия – при выраженном отеке и боли могут использоваться местные препараты, уменьшающие воспаление.
-
Иммобилизация пальца – ограничение движений снижает травматизацию воспаленных тканей.
Если паронихия имеет грибковую природу, дополнительно назначаются противогрибковые средства. При хроническом течении паронихии важно устранить провоцирующий фактор (например, исключить контакт с водой или агрессивными веществами).
Хирургическое лечение
При развитии гнойного абсцесса консервативные методы неэффективны – требуется хирургическое вмешательство. Основные виды операций:
-
Вскрытие паронихии.
-
Проводится под местной анестезией.
-
Хирург выполняет небольшой разрез вдоль ногтевого валика для эвакуации гноя.
-
После очищения раны накладывается антисептическая повязка.
-
Краевая резекция ногтевой пластины.
-
Применяется, если воспаление вызвано вросшим ногтем.
-
Удаляется часть ногтя, давящая на мягкие ткани.
-
Метод предотвращает рецидивы при хронической паронихии.
-
Дренирование подногтевого абсцесса.
-
Необходимо при распространении гнойного процесса под ноготь.
-
Врач частично удаляет ногтевую пластину для обеспечения оттока экссудата.
После операции назначаются перевязки с антисептиками, в редких случаях – системная антибактериальная терапия.
Прогноз и реабилитация
При своевременном лечении острая паронихия излечивается за 5–7 дней. Хронические формы требуют более длительной терапии, особенно при наличии грибковой инфекции или системных заболеваний (например, диабета).
После хирургического вмешательства важно:
-
Избегать нагрузок на палец;
-
Соблюдать гигиену;
-
Использовать рекомендованные врачом средства для ухода.
Если лечение начато поздно, возможны осложнения: пандактилит (воспаление всех тканей пальца), распространение инфекции на кость (остеомиелит). Поэтому при первых симптомах стоит обратиться к хирургу или дерматологу.
Профилактика паронихии
Развитие паронихии можно предотвратить, соблюдая простые, но эффективные меры предосторожности. Особое внимание профилактике следует уделять людям из групп риска – тем, кто часто контактирует с водой, химическими веществами или имеет склонность к грибковым инфекциям.
Гигиена и правильный уход за ногтями
-
Аккуратный маникюр и педикюр – следует избегать глубокого обрезания кутикулы и травмирования боковых валиков. Лучше использовать щадящие методы (например, аппаратную обработку).
-
Дезинфекция инструментов – перед процедурами необходимо стерилизовать ножницы и пилочки, особенно при посещении салонов.
-
Регулярное увлажнение кожи – сухие, потрескавшиеся участки вокруг ногтей более уязвимы к инфекциям.
Защита от травм и раздражающих факторов
-
Использование перчаток при работе с водой, моющими средствами или химикатами предотвращает мацерацию кожи и снижает риск инфицирования.
-
Избегание заусенцев – нельзя отрывать или грызть кожу вокруг ногтей, так как это создает входные ворота для бактерий.
-
Коррекция вросшего ногтя – при первых признаках врастания следует обратиться к подологу для правильного подрезания ногтевой пластины.
Общие рекомендации
-
Контроль хронических заболеваний – при диабете или иммунодефицитных состояниях важно поддерживать нормальный уровень сахара в крови и укреплять иммунитет.
-
Своевременное лечение грибковых инфекций – при поражении ногтей или кожи стоп необходимо пройти полный курс терапии, чтобы избежать распространения инфекции.
-
Отказ от вредных привычек – обкусывание ногтей и кутикулы значительно повышает риск паронихии.
Соблюдение этих правил минимизирует вероятность воспаления. Если же симптомы паронихии уже появились, не стоит заниматься самолечением – лучше сразу обратиться к специалисту (хирургу, дерматологу или подологу) для точной диагностики и правильного лечения.
Источники:
-
Аравийская Е.Р. Дерматология: клинические рекомендации. – М., 2021.
-
Федеральные клинические рекомендации по ведению больных с паронихией. – 2020.
-
Journal of the American Academy of Dermatology, 2019.
Приемы
С радостью на них ответим!