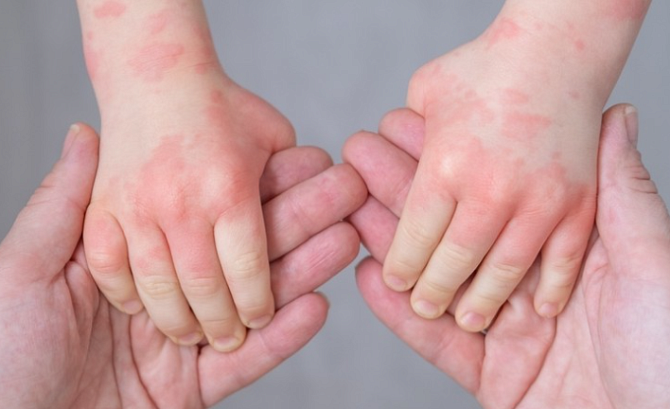
Его синонимы – диатез, детская экзема, нейродермит. Основная причина его возникновения – не конкретный возбудитель болезни, вирус, бактерия или грибок, а состояние иммунитета или индивидуальные аллергические реакции.
Атопический дерматит у детей проявляется сухостью кожных покровов в месте поражения, их покраснением, шелушением, высыпаниями и зудом. К опасным последствиям приводит только в редких случаях. Однако атопический дерматит является хронической патологией – то есть, время от времени повторяющейся. Он постоянно рецидивирует, доставляя ребенку выраженный дискомфорт.
Впервые атопический дерматит у детей проявляется в возрасте примерно трех месяцев. При этом у девочек он встречается в полтора раза чаще, чем у мальчиков. По мере взросления ребенка симптомы нейродермита становятся менее выраженными, а рецидивы – не такими частыми.
Иногда заболевание сопровождает детей до подросткового возраста, а затем самостоятельно проходит. Как правило, это случается после окончательного формирования иммунитета.
Классификация атопического дерматита
Атопический дерматит у детей бывает:
- младенческим (до двух лет);
- детским (до двенадцати лет);
- подростковым (от двенадцати лет и старше).
Между этими стадиями развития патологии иногда случаются периоды ремиссии, когда болезнь длительное время себя не проявляет. Однако нередко младенческая стадия незаметно переходит в детскую, а затем и в подростковую. У новорожденных детей нейродермит, как правило, не встречается.
В зависимости от тяжести течения, различают такие виды заболевания:
- ограниченный (поражается до 10% кожного покрова, главным образом – на лице);
- распространенный (проявления атопического дерматита занимают более обширные участки – от 10 до 50% кожи);
- диффузный (поражается более половины поверхности кожи).
Возникновение атопического дерматита у детей врачи связывают с повышенной чувствительностью к некоторым веществам-аллергенам. Это чувствительность называется сенсибилизацией.
Она бывает:
- пищевой (воспаление на коже провоцируют отдельные продукты питания)
- пыльцевой (реакция возникает на пыльцу растений, как и у многих взрослых аллергиков);
- бытовой (чаще всего ее связывают с аллергией на так называемых пылевых клещей);
- грибковой (аллергию вызывают микроскопические грибы, например, плесень).
- дефицит белка филаггрина (часто связан с генетическими мутациями в гене FLG, эти мутации могут наследоваться и повышать предрасположенность к дерматологическим проблемам.
Недостаток филаггрина может привести к нарушению барьерной функции кожи, что в свою очередь может вызывать повышенную сухость кожи, воспаление и склонность к инфекциям.)
При диагностике у детей атопического дерматита обязательно устанавливается тип аллергена, его вызвавший, и информация об этом отражается в медицинской документации.
Диагноз звучит как «нейродермит с определенной сенсибилизацией».
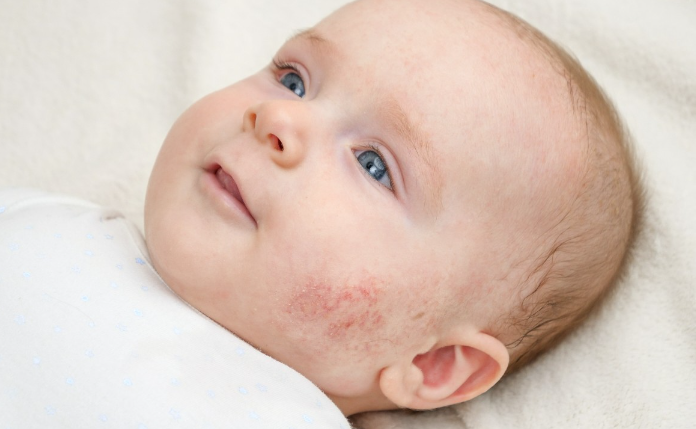
Атопический дерматит у детей проходит несколько фаз развития:
- начальную (первичное возникновение симптомов – как правило, в раннем возрасте);
- выраженную (симптомы, характерные для определенной возрастной стадии яркие; они то усиливаются, то ослабевают);
- ремиссию (симптоматика постепенно затухает до полного исчезновения);
- выздоровление (симптомы отсутствуют).
О клиническом выздоровлении говорят тогда, когда проявления атопического дерматита не беспокоят ребенка на протяжении трех лет и более.
Симптомы
Атопический дерматит у детей проявляется по-разному в острой фазе и тогда, когда начинается ремиссия. При обострении заболевания на коже у детей появляются очаги воспаления и покраснение. Краснота связана с усиленным приливом крови к воспаленному участку. Высыпания влажные, на них могут образовываться бляшки или чешуйки.
В фазе неполной ремиссии выраженная краснота отсутствует, сыпь почти не отличается по цвету от здоровой кожи. Заметить ее можно только из-за шелушения. Однако при этом она продолжает зудеть, могут появляться новые очаги, например, после контакта с одеждой.
В разном возрасте атопический дерматит у детей проявляется по-разному. Главным образом меняется локализация высыпаний.
Для младенческого атопического дерматита характерна сыпь, напоминающая мелкие пузырьки. Кожа становится ярко-красной, слой эпидермиса на воспаленном участке уплотняется. Появляется очень сильный зуд, который беспокоит ребенка, особенно в ночное время. Расчесанные участки покрываются корочками.
В большинстве случаев очаги нейродермита у маленьких детей появляются на лице на голове под волосами, на кистях. Гораздо реже воспаление распространяется на нижние конечности и туловище. Если это произошло, диагностируется распространенный или диффузный атопический дерматит.
У детей постарше клинические проявления заболевания меняются. Изменения могут произойти плавно, во время перехода от одной стадии патологии к другой, или после ремиссии.
Воспаление у детей уже локализуется не на лице, а на других участках тела, где тонкая и более влажная кожа: под коленями, на сгибах локтей, в складках ягодиц, на запястьях, на кистях и стопах, в области шеи. Один из самых мучительных симптомов, зуд, усиливающийся ночью, сохраняется.
Характерный признак детской стадии атопического дерматита – выраженный кожный рисунок в месте воспаления. Эпидермис также сильно утолщается, затем шелушится, иногда трескается.
На лице у детей поражаются веки. Они становятся более темными из-за избытка пигмента, их складки углубляются. Также наблюдаются шелушение и зуд.
Самые распространенные симптомы подросткового атопического дерматита – утолщение эпидермиса, очень выраженные кожный рисунок, появление бляшек в месте воспаления, зуд.
Помимо неприятных ощущений эти проявления доставляют и сильный психологический дискомфорт, поскольку возникают на видимых участках тела.
Страдает лицо, шея, плечи, кисти. Также очаги атопического дерматита у детей развиваются в кожных складках. На них появляются узелки, пораженные участки сильно чешутся.
Причины
Причины развития атопического дерматита у детей имеют аутоиммунное происхождение. К обострению заболевания приводят:
- Активация Т-хелперов. Основная задача этих иммунных клеток – выработка сопротивляемости организма к патогенам. Однако иногда они активируются без видимых причин. В качестве иммунного ответа у детей развивается воспаление на коже.
- Врожденное нарушение синтеза кератина. Из-за генетических причин выработка кератина, обеспечивающего плотность кожи и поддерживающего ее свойства как защитного барьера, снижается, кожа у детей становится более восприимчивой к патогенным микроорганизмам, а также физическим факторам воздействия.
- Избыточная активность тканевых базофилов. Это название носят клетки, в которых содержатся природные противовоспалительные вещества, в том числе гистамин. Их активизация приводит к развитию кожных аллергических реакций.
Атопический дерматит – наследственная патология. Если в детстве болел один из родителей, опасность развития болезни у ребенка составляет около 40%. Если оба – целых 75%.
У детей постарше заболевание обостряется вследствие:
- частых респираторных заболеваний;
- несбалансированного питания с избытком сладких и жирных блюд;
- эндокринных заболеваний;
- паразитарных инфекций;
- аллергических реакций.
У подростков ситуацию могут усугубить:
- гормональная перестройка организма;
- стресс;
- физическое или интеллектуальное истощение;
- курение.
Чем старше ребенок, тем выше вероятность возникновения у него атопического дерматита, связанного с психосоматикой. Также увеличение частоты заболеваемости отмечается в районах с неблагополучной экологической обстановкой.

Риск возникновения атопического дерматита у маленьких детей возрастает при:
- наследственной предрасположенности;
- нарушении режима питания, в том числе и кормящих матерей;
- врожденных патологиях ЖКТ.
Диагностика
Сбор анамнеза – это первый и очень важный этап диагностики атопического дерматита у детей. Врачу, педиатру или аллергологу, для определения точных причин развития заболевания у детей, а также подбора метода лечения, нужно подробно знать, есть ли наследственная предрасположенность.
Также важны условия проживания ребенка, наличие в доме домашних животных, питание, схема введения прикорма, расположенные поблизости загрязняющие окружающую среду объекты.
Часто атопическим дерматитом болеют дети, у которых есть и другие проявления аллергической реакции, например, бронхиальная астма.
Методы лабораторной диагностики детей сводятся к:
- общему и биохимическому анализам крови;
- аллергологическим пробам и провокационным тестам;
- серологическим пробам, показывающим наличие инфекционного процесса или стадию его развития.
Если возникает подозрение, что атопический дерматит у детей вызван пищевой аллергией, из рациона на время убираются потенциальные аллергены. Затем они поочередно вводятся – так определяется тот, который вызывает патологическую реакцию.
Методы и этапы лечения
Терапия атопического дерматита у детей направлена на устранение симптомов и причин заболевания.
Врачом назначаются:
- противовоспалительные и антигистаминные препараты;
- местные лекарства, гормональные и негормональные;
- седативные препараты;
- комплексы витаминов и минералов для повышения иммунитета;
- физиотерапевтические процедуры для кожи;
- кремы и мази для увлажнения или подсушивания очагов воспаления;
- диета.
В комнате ребенка необходимо поддерживать температуру воздуха не выше 22 градусов. Влажность при этом должна составлять не менее 50%.
Если атопический дерматит имеет психосоматическое происхождение, к лечению подключается детский психолог или психиатр.
Возможные осложнения
Часто повторяющееся обострение атопического дерматита может привести к ряду осложнений:
- вторичной бактериальной инфекции, попавшей в организм через расчесы;
- тяжелому воспалению кожи;
- бессоннице и истощению организма;
- астме.
Кроме этого, даже в старшем возрасте у людей, страдавших в детстве нейродермитом, риск развития аллергических реакций, в том числе тяжелых, на многие раздражители повышен.
Профилактика
Профилактические меры предотвращения рецидивов атопического дерматита включают:
- Поддержание в комнате ребенка оптимального микроклимата с подходящей температурой и влажностью. В отопительный сезон желательно использовать увлажнители воздуха, если он сильно пересушен.
- Отказ от синтетической одежды, окрашенной в яркие оттенки. Стирать детскую одежду необходимо гипоаллергенными средствами без отдушек.
- Минимальное использование кремов и масел, которые могут повлиять на естественную влажность кожи: пересушить или переувлажнить ее. Мыла, шампуни, гели также нужно подбирать соответственно возрасту, с гипоаллергенным составом.
- Соблюдение рекомендованной педиатром схемы прикорма, диета кормящей матери, правильно подобранный рацион детей старшего и подросткового возраста.
- Избегание стрессов и значительных волнений.
Патогенез этого заболевания достаточно сложен, поэтому подходящий метод терапии может подобрать только врач. При самолечении есть риск еще больше усугубить проблему.

Лечение в Бест Клиник
Диагностикой и терапией атопического дерматита у детей в «Бест Клиник» занимаются педиатры и аллергологи.
Лечение назначается после комплексного обследования и точного установления причины заболевания.
Записаться на приемПриемы
Источники
- Атопический дерматит у детей: фокус на диагностические критерии. Меньшикова А.И., Соколова Т.В., Давиденко М.С. // Проблемы медицинской микологии. 2020. №2. Том 26. С. 104.
- Клинико-иммунологические особенности атопического дерматита у детей. Белан Э.Б., Чуева М.А., Садчикова Т.Л. // Аллергология и иммунология в педиатрии. 2022. №4 (71). С. 36-72.
- Современные подходы к терапии и профилактике атопического дерматита у детей. Беляева Л.М., Микульчик Н.В. // Медицинские новости. 2020. №6 (345). С. 37-43.
Спартаковский пер., д. 2, стр. 12
Пн. — Вс. с 8:00 до 21:00
КТ / МРТ - круглосуточно, без выходных
Травмпункт - круглосуточно, без выходных
Вс. с 9:00 до 20:00
Сб. с 8:00 до 21:00
Вс. с 9:00 до 20:00
Вс. с 9:00 до 21:00